Innhold
Behandling av astma
denastma er ofte en kronisk sykdom som krever regelmessig behandling, også mellom angrepene. De legemidler å kontrollere astma gir ikke en definitiv kur. De gjør pusten lettere ved å øke åpningen av bronkiene (bronkodilatasjon) og redusere betennelse. De fleste av dem blir tatt av innånding, som lar dem handle raskt, med færrest mulige bivirkninger. Legen prøver også å gi den minste dose medikamenter for symptomkontroll med best toleranse av behandlingen.
Til tross for effektiviteten av behandlinger, klarer ikke 6 av 10 personer med astma å kontrollere sine symptomer. Hovedårsakene er dårlig forståelse av sykdommen, frykt for Bivirkninger og glemmer medisiner. Imidlertid er bivirkningene av behandlinger tatt ved inhalasjon minimale sammenlignet med risikoen forbundet med alvorlige og hyppige astmaanfall.
Astmabehandling: forstå alt på 2 min
Teknisk innånding. Bruken av inhalatorer virker enkel, men det krever en viss teknikk for å være effektiv. Imidlertid bruker mindre enn halvparten av astmatikere inhalatoren riktig67. De forskjellige inhalatorene (målt dose inhalatorer, tørrpulverinhalatorer og forstøvere) har hver sin spesifikke bruksmåte. Legen og farmasøyten kan forklare deg de riktige handlingene. |
- Målte aerosoler. Du må riste aerosolen godt og holde den vertikalt. Etter sakte tømming av lungene, pust sakte og veldig dypt inn gjennom munnen, og utløs aerosolen i løpet av det første sekundet av inspirasjon. Du bør deretter holde pusten i 5 til 10 sekunder, og deretter puste sakte ut.
- Tørrpulverinhalatorer (f.eks.: Turbuhaler®). Disse systemene er enklere å bruke fordi de ikke krever koordinerende inspirasjon og utløsning. Du må inhalere så hardt og raskt som mulig, blokkere pusten i 10 sekunder og puste ut utenfor inhalatoren.
- Inhalasjonskamre. De brukes sammen med en doseinhalator til barn under 8 år og eldre. Hos små barn gjøres inhalasjonen med en ansiktsmaske, som bør holdes i ansiktet i minst 6 rolige åndedrag.
Personer med astma blir i økende grad bedt om å overvåke åndedrettstilstanden. For eksempel folk med alvorlig astma, kan måle deres maksimale ekspirasjonsstrøm hjemme (toppstrøm) for å justere behandlingen selv i henhold til resultatene. Opplæring må være tatt på forhånd.
legemidler
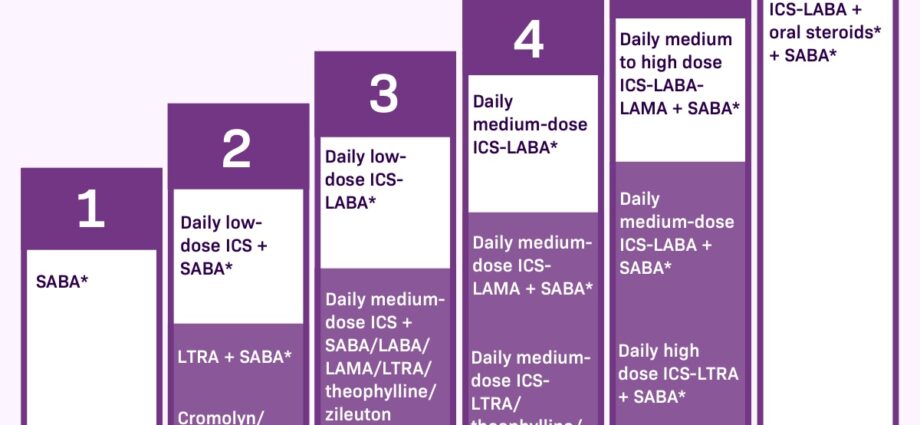
Det er 2 kategorier av legemidler for å kontrollere astmasymptomer. Den første, kalt krise- eller redningsmedisiner, bør tas ved symptomer. De har en umiddelbar lindring, men demper ikke betennelsen i bronkiene.
Andre rusmidler er kontroll eller bakgrunnsbehandling. De bør tas hver dag, selv i fravær av luftveisubehag så snart astmaen er moderat og vedvarende. De gjør det mulig å redusere betennelsen i bronkiene og å skille ut angrepene. Hvis det ikke tas regelmessig, øker frekvensen og alvorlighetsgraden av angrepene, og det samme gjør behovet for redningsmedisiner.
Mange mennesker med astma forstår ikke helt forskjellen mellom krisebehandling og kontrollbehandling. Sørg for at du forstår hva hver av medisinene dine er for og hvor ofte du bør bruke dem. |
Krise (eller redning) behandling
Krisemedisiner omtales med forskjellige begreper, inkludert bronkodilatorer hurtigvirkende eller beta2-agonister korttidsvirkende. De brukes kun for å lindre symptomene på et angrep (hoste, tetthet i brystet, hvesing og kortpustethet) eller før trening ved astma ved anstrengelse. Ved mild, intermitterende astma kan anfallsbehandling være den eneste medisinen som trengs.
Disse stoffene inkluderer salbutamol ((Ventoline®, Ventilastin®, Airomir®, Apo-Salvent®, Novo Salmol®) eller terbutalin (Bricanyl®). De tas ved innånding og utvider luftveiene veldig raskt, 1 til 3 minutter. Det er få bivirkninger hvis de brukes av og til, men i høye doser kan de forårsake skjelvinger, nervøsitet og rask hjerterytme. Når du føler behov for å ta det ofte (vanligvis mer enn 3 ganger i uken), betyr det at astma ikke er tilstrekkelig kontrollert. Det er da nødvendig å ty til bakgrunnsmedisiner for å behandle betennelsen.
For noen med astma er det viktig å alltid ha med seg bronkodilatatoren, siden et astmaanfall kan skje hvor som helst. Det bør tas ved de første symptomene på et angrep og vente minst 30 sekunder mellom 2 inhalasjoner. |
Ipratropiumbromid innånding (sjelden). Det er et antikolinergikum som blokkerer virkningen av et kjemikalie som får muskler i luftveiene til å trekke seg sammen. Mindre effektiv enn inhalerte beta2-agonister, brukes noen ganger i tilfeller av intoleranse mot dem. Det tar 1 til 2 timer for maksimal effekt.
Legemidler som grunnleggende (kontroll)behandling
I motsetning til anfallsmedisiner eller redningsmedisiner, lindrer ikke DMARDs (kontroll) medisiner umiddelbart symptomene. De virker sakte og er effektive på lang sikt for å redusere betennelser og hyppigheten av anfall. Derfor er det viktig å ta dem daglig.
Kortikosteroider. Kortikosteroider reduserer betennelse i luftveiene og dermed produksjonen av slim. De tas vanligvis i små doser som en inhalasjon (spray), på daglig basis (for eksempel Alvesco® og Pulmicort®). Legen foreskriver lavest mulig effektive dose. De kan også tas som tabletter ved alvorlig astma i en kort periode på noen dager (eksempel: prednisolon, metylpredinosolon). Enten de tas ved inhalasjon eller i tabletter, fungerer de på samme måte, men innånding gir mye lavere doser, en mye mer lokalisert handling og derfor færre bivirkninger. Denne klassen medikamenter er den mest effektive for å kontrollere astma. Effekten deres merkes etter noen dagers bruk.
Bivirkninger
Inntatt ved innånding og i moderate doser, kortikosteroider har få bivirkninger, selv om det tas over lengre tid. Heshet og heshet eller utseendet til Liljekonvall (eller candidiasis, forårsaket av gjær som danner hvite flekker på tungen) er de vanligste bivirkningene. Derfor bør du skylle munnen etter å ha inhalert hver dose. Kortikosteroidtabletter har sterkere langtidsbivirkninger (svekkelse av bein, økt risiko for grå stær osv.). De er forbeholdt tilfeller av alvorlig astma, forbundet med andre behandlinger.
Langtidsvirkende bronkodilatatorer. Disse foreskrives i kombinasjon når inhalerte kortikosteroider alene ikke er tilstrekkelig for å kontrollere astmasymptomer. De beta2-agonister langtidsvirkende forårsaker bronkodilatasjon i 12 timer. Effektiviteten deres kan være rask på 3 til 5 minutter formoterol® (ex Foradil®, Asmelor®) eller langsommere etter 15 minutter som salmeterol (Serevent®). De brukes i kombinasjon med et kortikosteroid. Det finnes inhalatorer som kombinerer de to typene medikamenter som Seretide® (flutikasom / salmeterol). Kombinasjoner med formoterol (Symbicort®, Innovair® og Flutiform®) kan også brukes som redningsmedisin, selv om de også virker på betennelse på lang sikt.
Antileukotriene. Inntatt oralt reduserer de betennelse forårsaket av leukotriener, stoffer som bidrar til den inflammatoriske responsen. I Frankrike er en antileukotrien tilgjengelig: montelukast (Singulair®). I Canada er det også lezafirlukast (Accolate®). De kan brukes alene eller i kombinasjon med inhalerte kortikosteroider. De er indisert for å forhindre astma ved trening, ved mild astma, for personer hvis astma ikke kontrolleres av inhalerte kortikosteroider alene, og for de som misbruker sprayen.
Teofyllin. Det er den eldste av bronkodilatatorene (f.eks. Theostat®). Det brukes sjelden i dag, fordi effektiv dosering uten bivirkninger er vanskelig å finne. Det kan foreskrives som en tablett til å ta med kveldsmåltidet hos personer som har problemer med å ta sprayene.
Anti-immunoglobulin E. Denne klassen av legemidler er ment å behandle alvorlig allergisk astma hos personer hvis astma er vanskelig å kontrollere med andre behandlinger. Omalizumab (Xolair®) er det eneste legemidlet i denne klassen tilgjengelig i 2015. Det gis som subkutane injeksjoner en eller to ganger i måneden.
Det er han virkelig viktig å bruke en kontrollmedisin som anvist av legen din, selv om det ikke er noen symptomer. Uten regelmessig bruk vedvarer betennelse i bronkiene og astmaanfall kan være hyppigere. |
Meningen til legen, Dr Annabel Kerjan lungelege:
Når en person har astma, bør de ikke akseptere å ha symptomer uten å gjøre noe. Du skal for eksempel ikke tåle kortpustethet, liten hoste, pustevansker om natten. Sykdommen bør ikke få utvikle seg, fordi hvis vi blir lei av den uten å behandle den, fordi den kan bryte ned bronkiene over tid, noe som fører til en permanent forverring av symptomene, og i alvorlige tilfeller hyppige sekundære infeksjoner og sykehusinnleggelser. Det er bedre å finne minimumseffektiv behandling med legen din.
Dette er spesielt viktig for foreldre til barn med astma. De er ofte motvillige til å gi medisin til barna sine, og dette er forståelig. Men i dette tilfellet tar de feil. Disse barna må gis sjansen til å utvikle respirasjonskapitalen sin på riktig måte for å ha den tilgjengelig i voksen alder. Og så, et barn som har tegn på ubehandlet astma sover dårlig, har problemer med sport og vokser dårligere. Mens han med behandling føler seg bedre og bevarer bronkiene for fremtiden.