Innhold
Eksogen allergisk alveolitt kalles også overfølsomhetspneumonitt. Forkortelsen for sykdommen er EAA. Dette begrepet gjenspeiler en hel gruppe sykdommer som påvirker interstitium i lungene, det vil si bindevevet til organer. Betennelsen er konsentrert i lungeparenkymet og små luftveier. Det oppstår når en rekke antigener (sopp, bakterier, animalske proteiner, kjemikalier) kommer inn i dem fra utsiden.
For første gang ble eksogen allergisk alveolitt beskrevet av J.
I fremtiden var det mulig å fastslå at allergisk alveolitt av eksogen type kan utløses av andre årsaker. Spesielt i 1965 fant C. Reed og hans kolleger lignende symptomer hos tre pasienter som avlet duer. De begynte å kalle en slik alveolitt «fugleelskernes lunge».
De siste årenes statistikk indikerer at sykdommen er ganske utbredt blant mennesker som på grunn av sin profesjonelle virksomhet samhandler med fjær og dun av fugler, så vel som med fôrblandinger. Av 100 innbyggere vil eksogen allergisk alveolitt bli diagnostisert hos 000 mennesker. Samtidig er det umulig å forutsi nøyaktig hvilken person som er allergisk mot dun eller fjær som vil utvikle alveolitt.
Som praksis viser, vil fra 5 til 15% av personer som interagerte med høye konsentrasjoner av allergener utvikle lungebetennelse. Forekomsten av alveolitt blant personer som arbeider med lave konsentrasjoner av sensibiliserende stoffer er ikke kjent til dags dato. Dette problemet er imidlertid ganske akutt, ettersom industrien utvikler seg mer og mer intensivt hvert år, noe som gjør at flere og flere mennesker er involvert i slike aktiviteter.
Etiologi
Allergisk alveolitt utvikler seg på grunn av innånding av et allergen, som kommer inn i lungene sammen med luften. Ulike stoffer kan fungere som allergen. De mest aggressive allergenene i denne forbindelse er soppsporer fra råttent høy, lønnebark, sukkerrør, etc.
Man bør heller ikke avskrive plantepollen, proteinforbindelser, husstøv. Noen medisiner, som antibiotika eller nitrofuranderivater, kan forårsake allergisk alveolitt selv uten tidligere innånding, og etter å ha kommet inn i kroppen på andre måter.
Ikke bare det faktum at allergener kommer inn i luftveiene er viktig, men også deres konsentrasjon og størrelse. Hvis partiklene ikke overstiger 5 mikron, vil det ikke være vanskelig for dem å nå alveolene og provosere en overfølsomhetsreaksjon i dem.
Siden allergener som forårsaker EAA oftest er assosiert med en persons profesjonelle aktiviteter, ble varianter av alveolitt oppkalt etter forskjellige yrker:
Bondens lunge. Antigener finnes i mugne høy, blant dem: Thermophilic Actinomycetes, Aspergillus spp, Mycropolyspora faeni, Thermoactinomycas vulgaris.
Fugleelskernes lunge. Allergener finnes i ekskrementer og dander hos fugler. De blir myseproteiner av fugler.
Bagassoz. Allergenet er sukkerrør, nemlig Mycropolysporal faeni og Thermoactinomycas sacchari.
Lungen til personer som dyrker sopp. Kompost blir kilden til allergener, og Mycropolysporal faeni og Thermoactinomycas vulgaris fungerer som antigener.
Lunge til personer som bruker balsam. Luftfuktere, varmeovner og klimaanlegg er kilder til antigener. Sensibilisering er provosert av slike patogener som: Thermoactinomycas vulgaris, Thermoactinomycas viridis, Ameba, Fungi.
Suberose. Barken på korketreet blir kilden til allergener, og Penicillum frequentans fungerer som selve allergenet.
Lette maltbryggere. Kilden til antigener er mugget bygg, og allergenet i seg selv er Aspergillus clavatus.
Ostemakerens sykdom. Kilden til antigener er ost og muggpartikler, og selve antigenet er Penicillum cseii.
Sequoyz. Allergener finnes i redwood trestøv. De er representert av Graphium spp., upullaria spp., Alternaria spp.
Lungevaskemiddelprodusenter. Allergenet finnes i enzymer og vaskemidler. Det er representert av Bacillus subtitus.
Lungelaboratoriearbeidere. Kildene til allergener er flass og gnagerurin, og allergenene i seg selv er representert av proteinene i urinen.
Lungesnusende hypofysepulver. Antigenet er representert av svine- og storfeproteiner, som finnes i pulveret til hypofysen.
Lunge ansatt i produksjon av plast. Kilden som fører til sensibilisering er diisocyanater. Allergenene er: Toluendiiososianat, difenylmetandiiososianat.
Sommer lungebetennelse. Sykdommen utvikler seg på grunn av innånding av støv fra fuktige boliger. Patologien er utbredt i Japan. Trichosporon cutaneum blir en kilde til allergener.
Av de listede allergenene når det gjelder utvikling av eksogen allergisk alveolitt, er termofile aktinomyceter og fugleantigener av særlig betydning. I områder med høy utvikling av landbruket er det aktinomyceter som inntar en ledende posisjon når det gjelder forekomst av EAA. De er representert av bakterier som ikke overstiger en størrelse på 1 mikron. Et særtrekk ved slike mikroorganismer er at de har egenskapene til ikke bare mikrober, men også sopp. Mange termofile aktinomyceter er lokalisert i jorda, i kompost, i vann. De bor også i klimaanlegg.
Slike typer termofile actinomycetes fører til utvikling av eksogen allergisk alveolitt, slik som: Mycropolyspora faeni, Thermoactinomycas vulgaris, Thermoactinomycas viridis, Thermoactinomycas sacchari, Thermoactinomycas scandidum.
Alle de listede representantene for flora som er patogen for mennesker begynner å formere seg aktivt ved en temperatur på 50-60 °C. Det er under slike forhold at prosessene med forfall av organisk materiale settes i gang. En lignende temperatur opprettholdes i varmesystemer. Actinomycetes kan forårsake bagassos (lungesykdom hos personer som jobber med sukkerrør), forårsake en sykdom som kalles "bondens lunge", "lunge hos soppplukkere (soppdyrkere)", osv. Alle er listet opp ovenfor.
Antigenene som påvirker mennesker som interagerer med fugler, er serumproteiner. Dette er albumin og gammaglobuliner. De er tilstede i fugleskitt, i sekret fra hudkjertlene til duer, papegøyer, kanarifugler, etc.
Folk som bryr seg om fugler opplever alveolitt med langvarig og regelmessig interaksjon med dyr. Proteiner fra storfe, så vel som griser, er i stand til å provosere sykdommen.
Det mest aktive soppantigenet er Aspergillus spp. Ulike arter av denne mikroorganismen kan forårsake suberosis, maltbryggerlunge eller ostemakerlunge.
Det er forgjeves å tro at en person som bor i byen og ikke driver med jordbruk, ikke kan bli syk med eksogen allergisk alveolitt. Faktisk trives Aspergillus fumigatus i fuktige områder som sjelden ventileres. Hvis temperaturen i dem er høy, begynner mikroorganismer å formere seg raskt.
Også utsatt for utvikling av allergisk alveolitt er personer hvis profesjonelle aktiviteter er forbundet med reaktogene kjemiske forbindelser, for eksempel plast, harpiks, maling, polyuretan. Ftalsyreanhydrid og diisocyanat anses som spesielt farlig.
Avhengig av land kan følgende forekomst av ulike typer allergisk alveolitt spores:
Lungen til undulatelskere blir oftest diagnostisert hos innbyggere i Storbritannia.
Lungen til personer som bruker klimaanlegg og luftfuktere er i Amerika.
Sommertypen av alveolitt, forårsaket av sesongmessig reproduksjon av sopp av Trichosporon cutaneun-arten, diagnostiseres i 75% av tilfellene i japanerne.
I Moskva og i byer med store industribedrifter oppdages pasienter med en reaksjon på fugle- og soppantigener oftest.
Patogenese av eksogen allergisk alveolitt
Menneskets luftveier møter regelmessig støvpartikler. Og dette gjelder både organiske og uorganiske forurensninger. Det er fastslått at antigener av samme type kan forårsake utvikling av ulike patologier. Noen mennesker utvikler bronkial astma, andre utvikler kronisk rhinitt. Det er også mennesker som manifesterer allergisk dermatose, det vil si hudlesjoner. Vi må ikke glemme konjunktivitt av allergisk natur. Naturligvis er ikke eksogen alveolitt den siste i listen over oppførte patologier. Hva slags sykdom en bestemt person vil utvikle avhenger av styrken på eksponeringen, av typen allergen, tilstanden til kroppens immunsystem og andre faktorer.
For at en pasient skal manifestere eksogen allergisk alveolitt, er en kombinasjon av flere faktorer nødvendig:
En tilstrekkelig dose allergener som har kommet inn i luftveiene.
Langvarig eksponering for luftveiene.
En viss størrelse av patologiske partikler, som er 5 mikron. Sjeldnere utvikler sykdommen seg når store antigener kommer inn i luftveiene. I dette tilfellet bør de bosette seg i de proksimale bronkiene.
De aller fleste som møter slike allergener lider ikke av EAA. Derfor mener forskere at menneskekroppen bør påvirkes samtidig av flere faktorer på en gang. De har ikke blitt studert nok, men det er en antagelse om at genetikk og immunitetstilstanden betyr noe.
Eksogen allergisk alveolitt omtales med rette som immunopatologiske sykdommer, den utvilsomme årsaken til allergiske reaksjoner av type 3 og 4. Ikke-immun betennelse bør heller ikke ignoreres.
Den tredje typen immunologisk reaksjon er av spesiell betydning i de innledende stadiene av utviklingen av patologi. Dannelsen av immunkomplekser skjer direkte i interstitium i lungene når et patologisk antigen interagerer med antistoffer av IgG-klassen. Dannelsen av immunkomplekser fører til at alveolene og interstitium er skadet, permeabiliteten til karene som mater dem øker.
De resulterende immunkompleksene fører til at komplementsystemet og alveolære makrofager blir aktivert. Som et resultat frigjøres giftige og antiinflammatoriske produkter, hydrolytiske enzymer, cytokiner (tumornekrosefaktor – TNF-a og interleukin-1). Alt dette forårsaker en betennelsesreaksjon på lokalt nivå.
Deretter begynner cellene og matrisekomponentene i interstitium å dø, betennelsen blir mer intens. Betydelige mengder monocytter og lymfocytter tilføres lesjonsstedet. De sikrer bevaring av den forsinkede overfølsomhetsreaksjonen.
Fakta som bekrefter at immunkomplekse reaksjoner er viktige ved eksogen allergisk alveolitt:
Etter interaksjon med antigenet utvikler betennelsen seg raskt, innen 4-8 timer.
Ved vask av ekssudat fra bronkiene og alveolene, samt i serumdelen av blodet, finner man høye konsentrasjoner av antistoffer av lgG-klassen.
I lungevevet tatt for histologi, hos pasienter med en akutt form av sykdommen, finnes immunglobulin, komplementkomponenter og selve antigenene. Alle disse stoffene er immunkomplekser.
Når du utfører hudtester med høyt rensede antigener som er patologiske for en bestemt pasient, utvikles en klassisk Arthus-reaksjon.
Etter å ha utført provoserende tester med innånding av patogener, øker antallet nøytrofiler hos pasienter i den bronkoalveolære skyllevæsken.
Type 4 immunresponser inkluderer CD+ T-celle overfølsomhet av forsinket type og CD8+ T-celle cytotoksisitet. Etter at antigener kommer inn i luftveiene, utvikles reaksjoner av forsinket type i løpet av 1-2 dager. Skader på immunkomplekser fører til frigjøring av cytokiner. De på sin side forårsaker at leukocytter og endotelet i lungevevet uttrykker klebende molekyler på overflaten. Monocytter og andre lymfocytter reagerer på dem, som aktivt kommer til stedet for den inflammatoriske reaksjonen.
Samtidig aktiverer interferon gamma makrofager som produserer CD4+ lymfocytter. Dette er kjennetegnet på en forsinket reaksjon, som varer i lang tid takket være makrofager. Som et resultat dannes granulomer i pasienten, kollagen begynner å frigjøres i overflødige mengder (fibroblaster aktiveres av vekstceller), og interstitiell fibrose utvikles.
Fakta som bekrefter at ved eksogen allergisk alveolitt er forsinkede type 4 immunologiske reaksjoner viktige:
T-lymfocytter finnes i blodets minne. De er tilstede i lungevevet til pasienter.
Hos pasienter med akutt og subakutt eksogen allergisk alveolitt påvises granulomer, infiltrater med akkumulering av lymfocytter og monocytter, samt interstitiell fibrose.
Eksperimenter på laboratoriedyr med EAA har vist at CD4+ T-lymfocytter er nødvendige for sykdomsinduksjon.
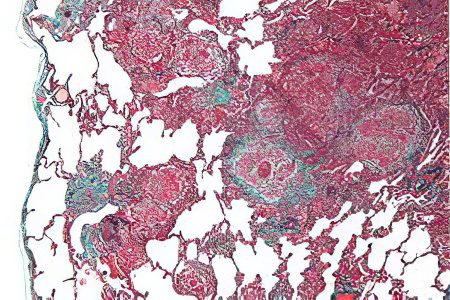
Histologisk bilde av EAA
I de fleste tilfeller har pasienter med eksogen allergisk alveolitt granulomer, uten krøllet plakk. De oppdages hos 79-90 % av pasientene.
For ikke å forveksle granulomer som utvikler seg med EAA og med sarkoidose, må du ta hensyn til følgende forskjeller:
Med EAA er granulomene mindre.
Granulomer har ikke klare grenser.
Granulomer inneholder flere lymfocytter.
Alveolære vegger i EAA er fortykkede, de har lymfocytiske infiltrater.
Etter at kontakt med antigenet er utelukket, forsvinner granulomene av seg selv innen seks måneder.
Ved eksogen allergisk alveolitt er den inflammatoriske prosessen forårsaket av lymfocytter, monocytter, makrofager og plasmaceller. Skumaktige alveolære makrofager akkumuleres inne i selve alveolene, og lymfocytter i interstitium. Når sykdommen akkurat har begynt å utvikle seg, har pasientene en protein- og fibrinøs effusjon, som ligger inne i alveolene. Pasienter er også diagnostisert med bronkiolitt, lymfefollikler, peribronkiale inflammatoriske infiltrater, som er konsentrert i de små luftveiene.
Så sykdommen er preget av en triade av morfologiske endringer:
Alveolitt.
Granulomatose.
Bronkiolitt.
Selv om noen ganger et av tegnene kan falle ut. Sjelden utvikler pasienter med eksogen allergisk alveolitt vaskulitt. Han ble diagnostisert hos en pasient posthumt, som angitt i de relevante dokumentene. Hos pasienter med pulmonal hypertensjon oppstår hypertrofi av arterier og arterioler.
Det kroniske forløpet av EAA fører til fibrinøse forandringer, som kan ha ulik intensitet. Imidlertid er de karakteristiske ikke bare for eksogen allergisk alveolitt, men også for andre kroniske lungesykdommer. Derfor kan det ikke kalles et patognomisk tegn. Med langvarig alveolitt hos pasienter gjennomgår lungeparenkymet patologiske endringer i typen bikakelunge.
Symptomer på eksogen allergisk alveolitt

Sykdommen utvikler seg oftest hos personer som ikke er utsatt for allergiske reaksjoner. Patologi manifesterer seg etter langvarig interaksjon med kilder, spredning av antigener.
Eksogen allergisk alveolitt kan forekomme i 3 typer:
Akutte symptomer
Den akutte formen av sykdommen oppstår etter at en stor mengde antigen kommer inn i luftveiene. Dette kan skje både hjemme og på jobb eller til og med på gaten.
Etter 4-12 timer stiger en persons kroppstemperatur til høye nivåer, frysninger utvikles og svakheten øker. Det er tyngde i brystet, pasienten begynner å hoste, han er hjemsøkt av kortpustethet. Smerter vises i ledd og muskler. Sputum under hoste vises ikke ofte. Hvis den går, så er den liten og den består hovedsakelig av slim.
Et annet symptom karakteristisk for akutt EAA er en hodepine som fokuserer på pannen.
Under undersøkelsen bemerker legen cyanose i huden. Når du lytter til lungene, høres krepitasjoner og hvesing.
Etter 1-3 dager forsvinner symptomene på sykdommen, men etter en annen interaksjon med allergenet øker de igjen. Generell svakhet og sløvhet, kombinert med kortpustethet, kan forstyrre en person i flere uker etter oppløsningen av det akutte stadiet av sykdommen.
Den akutte formen av sykdommen er ikke ofte diagnostisert. Derfor forveksler leger det med SARS, provosert av virus eller mykoplasma. Eksperter bør være oppmerksomme på bønder, og også skille mellom symptomene på EAA og symptomene på pulmonal mykotoksikose, som utvikles når soppsporer kommer inn i lungevevet. Hos pasienter med myotoksikose viser ikke lunge-radiografi noen patologiske endringer, og det er ingen utfellende antistoffer i serumdelen av blodet.
subakutte symptomer
Symptomer på den subakutte formen av sykdommen er ikke så uttalt som i den akutte formen av alveolitt. En slik alveolitt utvikler seg på grunn av langvarig innånding av antigener. Oftest skjer dette hjemme. Så, subakutt betennelse i de fleste tilfeller er provosert av omsorg for fjærfe.
De viktigste manifestasjonene av subakutt eksogen allergisk alveolitt inkluderer:
Kortpustethet som forverres etter en persons fysiske aktivitet.
Økt tretthet.
Hoste som produserer klart oppspytt.
På et tidlig stadium i utviklingen av patologi kan kroppstemperaturen øke.
Crepitus når du lytter til lungene vil være skånsom.
Det er viktig å skille subakutt EAA fra sarkoidose og andre interstitiumsykdommer.
Symptomer av kronisk type
Den kroniske formen av sykdommen utvikler seg hos mennesker som interagerer med små doser antigener i lang tid. I tillegg kan subakutt alveolitt bli kronisk hvis den ikke behandles.
Det kroniske sykdomsforløpet indikeres av symptomer som:
Økende over tid, kortpustethet, som blir tydelig ved fysisk anstrengelse.
Uttalt vekttap, som kan nå anoreksi.
Sykdommen truer med utvikling av cor pulmonale, interstitiell fibrose, hjerte- og respirasjonssvikt. Siden kronisk eksogen allergisk alveolitt begynner å utvikle seg latent og ikke gir alvorlige symptomer, er diagnosen vanskelig.
Diagnose av eksogen allergisk alveolitt

For å identifisere sykdommen er det nødvendig å stole på en røntgenundersøkelse av lungene. Avhengig av utviklingsstadiet av alveolitt og dens form, vil radiologiske tegn være forskjellige.
Den akutte og subakutte formen av sykdommen fører til en reduksjon i gjennomsiktigheten av felt som malt glass og til spredning av nodulær mesh-opacitet. Størrelsen på knutene overstiger ikke 3 mm. De kan finnes over hele overflaten av lungene.
Den øvre delen av lungene og deres basale seksjoner er ikke dekket med knuter. Hvis en person slutter å samhandle med antigener, forsvinner de radiologiske tegnene på sykdommen etter 1-1,5 måneder.
Hvis sykdommen har et kronisk forløp, er lineære skygger med klare konturer, mørke områder representert av knuter, endringer i interstitium og en reduksjon i størrelsen på lungefeltene synlige på røntgenbildet. Når patologien har et løpekurs, visualiseres bikakelungen.
CT er en metode som har mye høyere nøyaktighet sammenlignet med røntgen. Studien avslører tegn på EAA, som er usynlige med standard radiografi.
En blodprøve hos pasienter med EAA er preget av følgende endringer:
Leukocytose opp til 12-15×103/ml Mindre vanlig når nivået av leukocytter nivået 20-30×103/ ml.
Leukocyttformelen skifter til venstre.
En økning i nivået av eosinofiler forekommer ikke, eller det kan øke litt.
ESR hos 31 % av pasientene stiger til 20 mm/t, og hos 8 % av pasientene opp til 40 mm/t. Hos andre pasienter forblir ESR innenfor normalområdet.
Nivået av lgM og lgG øker. Noen ganger er det et hopp i klasse A-immunoglobuliner.
Hos noen pasienter aktiveres revmatoidfaktor.
Øker nivået av total LDH. Hvis dette skjer, kan det mistenkes akutt betennelse i lungeparenkymet.
For å bekrefte diagnosen brukes Ouchterlony dobbel diffusjon, mikro-Ouchterlony, motimmunoelektroforese og ELISA (ELISA, ELIEDA) metoder. De lar deg identifisere spesifikke utfellende antistoffer mot antigenene som forårsaket allergien.
I den akutte fasen av sykdommen vil utfellende antistoffer sirkulere i blodet til praktisk talt hver pasient. Når allergenet slutter å samhandle med lungevevet til pasienter, synker nivået av antistoffer. Imidlertid kan de være tilstede i serumdelen av blodet i lang tid (opptil 3 år).
Når sykdommen er kronisk, oppdages ikke antistoffer. Det er også mulighet for falske positive resultater. Hos bønder uten symptomer på alveolitt påvises de i 9-22 % av tilfellene, og hos fugleelskere i 51 % av tilfellene.
Hos pasienter med EAA korrelerer ikke verdien av utfellende antistoffer med aktiviteten til den patologiske prosessen. Nivået deres kan påvirkes av en rekke faktorer. Så hos røykere vil det bli undervurdert. Derfor kan påvisning av spesifikke antistoffer ikke betraktes som bevis på EAA. Samtidig indikerer deres fravær i blodet ikke at det ikke er noen sykdom. Antistoffer bør imidlertid ikke avskrives, da de ved tilstedeværelse av passende kliniske tegn kan styrke den eksisterende antagelsen.
Testen for en reduksjon i den diffuse kapasiteten til lungene er veiledende, siden andre funksjonelle endringer i EAA er karakteristiske for andre typer patologier ledsaget av skade på lungenes interstitium. Hypoksemi hos pasienter med allergisk alveolitt observeres i en rolig tilstand, og øker under fysisk anstrengelse. Brudd på ventilasjon av lungene skjer av en restriktiv type. Tegn på hyperreaktivitet i luftveiene er diagnostisert hos 10-25 % av pasientene.
Inhalasjonstester ble først brukt for å oppdage allergisk alveolitt allerede i 1963. Aerosoler ble laget av støv tatt fra mugne høy. De førte til en forverring av symptomene på sykdommen hos pasienter. Samtidig forårsaket ikke ekstrakter tatt fra "rent høy" en slik reaksjon hos pasienter. Hos friske individer provoserte ikke selv aerosoler med mugg patologiske tegn.
Provoserende tester hos pasienter med bronkial astma forårsaker ikke utseendet på raske immunologiske reaksjoner, provoserer ikke forstyrrelser i lungenes funksjon. Mens hos personer med en positiv immunrespons, fører de til endringer i funksjonen til luftveiene, til en økning i kroppstemperatur, frysninger, svakhet og dyspné. Etter 10-12 timer forsvinner disse manifestasjonene av seg selv.
Det er mulig å bekrefte diagnosen EAA uten å utføre provoserende tester, så de brukes ikke i moderne medisinsk praksis. De brukes bare av eksperter som trenger å bekrefte årsaken til sykdommen. Alternativt er det nok å observere pasienten under hans vanlige forhold, for eksempel på jobb eller hjemme, hvor det er kontakt med allergenet.
Bronchoalveolar lavage (BAL) lar deg vurdere sammensetningen av innholdet i alveolene og fjerne deler av lungene. Diagnosen kan bekreftes ved påvisning av en fem ganger økning i cellulære elementer i den, og 80% av dem vil være representert av lymfocytter (hovedsakelig T-celler, nemlig CD8 + lymfocytter).
Den immunregulerende indeksen hos pasienter er redusert til mindre enn én. Med sarkoidose er dette tallet 4-5 enheter. Imidlertid, hvis skylling ble utført i løpet av de første 3 dagene etter den akutte utviklingen av alveolitt, vil antallet nøytrofiler øke, og lymfocytose blir ikke observert.
I tillegg gjør skylling det mulig å oppdage en tidobling av antall mastceller. Denne konsentrasjonen av mastceller kan vedvare i opptil 3 måneder eller mer etter kontakt med allergenet. Denne indikatoren karakteriserer aktiviteten til fibrinproduksjonsprosessen. Hvis sykdommen har et subakutt forløp, vil plasmaceller bli funnet i skyllingen.
Stille en differensialdiagnose

Sykdommer som eksogen allergisk alveolitt må skilles fra:
Alveolær kreft eller lungemetastaser. Ved kreftsvulster er det ingen sammenheng mellom symptomene på sykdommen som har oppstått og kontakt med allergener. Patologi utvikler seg stadig, preget av alvorlige manifestasjoner. I serumdelen av blodet frigjøres ikke utfellende antistoffer mot allergener. Informasjon kan også avklares ved hjelp av røntgen av lungene.
Miliær tuberkulose. Med denne sykdommen er det heller ingen sammenheng med allergener. Selve infeksjonen har et alvorlig forløp og en lang utvikling. Serologiske teknikker gjør det mulig å påvise antistoffer mot tuberkuloseantigenet, mens de ikke ser ut til å være eksoallergener. Ikke glem røntgenundersøkelse.
Sarcoidose. Denne sykdommen er ikke assosiert med den profesjonelle aktiviteten til en person. Med det påvirkes ikke bare åndedrettsorganene, men også andre kroppssystemer. Hilar lymfeknutene i brystet blir betent på begge sider, det er en svak eller negativ reaksjon på tuberkulin. Kveims reaksjon vil tvert imot være positiv. Sarcoidose kan bekreftes ved histologisk undersøkelse.
Annen fibroserende alveolitt. Hos dem utvikler pasienter oftest vaskulitt, og systemisk skade på bindevevet angår ikke bare lungene, men også kroppen som helhet. Ved tvilsom diagnose utføres en lungebiopsi med videre histologisk undersøkelse av det oppnådde materialet.
Lungebetennelse. Denne sykdommen utvikler seg etter en forkjølelse. På røntgenbildet er blackouts synlige, som oppstår på grunn av vevsinfiltrasjon.
ICD-10 refererer eksogen allergisk alveolitt til klasse X "luftveissykdommer".
avklaringer:
J 55 Luftveissykdom forårsaket av bestemt støv.
J 66.0 Byssinosis.
J 66.1 Sykdom hos linflayer.
J 66.2 Cannabiose.
J 66.8 Luftveissykdom på grunn av annet spesifisert organisk støv.
J 67 Overfølsomhetspneumonitt.
J 67.0 Lunge til en bonde (landbruksarbeider).
J 67.1 Bagassose (for sukkerrørstøv)
J 67.2 Fjærkreavlers lunge.
J 67.3 Suberoz
J 67.4 Maltarbeiderlunge.
J 67.5 Sopparbeiderlunge.
J 67.6 Lønnebarklunge.
J 67.8 Overfølsomhet pneumonitt på grunn av annet organisk støv.
J 67.9 Overfølsomhet pneumonitt på grunn av annet uspesifisert organisk støv.
Diagnosen kan formuleres som følger:
Eksogen allergisk alveolitt (bondens lunge), akutt form.
Legemiddelindusert allergisk alveolitt forårsaket av furazolidon, subakutt form, med respirasjonssvikt.
Eksogen allergisk alveolitt (fjærfeoppdretters lunge), kronisk form. Kronisk lungehjerte, kronisk bronkitt.
Behandling av eksogen allergisk alveolitt
For å takle sykdommen er det nødvendig å fullstendig utelukke interaksjonen mellom pasienten og allergenet. En person under arbeid må bruke masker, spesielle filtre. Det er svært ønskelig å endre jobb og vaner. For å forhindre progresjon av patologi, er det viktig å identifisere det i de tidlige stadiene av utviklingen. Hvis kontakten med allergenet fortsetter, vil endringene i lungene bli irreversible.
Det alvorlige forløpet av alveolitt krever utnevnelse av glukokortikosteroider. De kan kun foreskrives av lege, etter avtale.
Pasienter med hyperreaktivitet i lungene foreskrives inhalerte bronkodilatatorer. Hvis sykdommen har ført til utvikling av komplikasjoner, brukes antibiotika, diuretika, oksygen osv.
Prognose og forebygging

For å forhindre utvikling av sykdommen, er det nødvendig å minimere all mulig kontakt med allergener. Så høy skal tørkes grundig, silogroper skal være åpne. Lokaler i produksjon bør være godt ventilert, og hvis dyr og fugler er i dem, bør sanitære og hygieniske krav overholdes strengt. Klimaanlegg og ventilasjonsanlegg skal behandles med høy kvalitet og til rett tid mv.
Hvis alveolitten allerede har utviklet seg, bør pasienten utelukke kontakt med allergener. Når faglig aktivitet blir feilen, endres jobben.
Prognosen varierer. Hvis sykdommen ble diagnostisert i de tidlige stadiene, kan patologien løse seg selv. Tilbakefall av alveolitt fører til at lungevevet gjennomgår irreversible endringer. Dette forverrer prognosen, så vel som komplikasjonene av alveolitt eller dets kroniske forløp.









